Implantation im atrophen Unterkiefer mit dem Thommen Medical Implantat
Dr. Dr. Rainer Fangmann, M.Sc., ZTM Fabian Zinser, Dr. Jürgen Sülwold, Thomas Norek
Veröffentlicht 10/2014 in den Digital Dental News unter dem Titel
"Implantation im extrem atrophen Unterkiefer"
“Der günstigste und sicherste Bereich für eine Implantation ist der zahnlose Unterkiefer. Er wird durch eine dicke und harte Kortikalschicht geprägt, die wiederum eine gute Primärstabilität für die Implantate bietet. Eine natürliche anatomische Begrenzung stellt der Nervus alveolaris inferior dar. Er teilt den Unterkiefer in den anterioren, interforaminären Bereich und die distal zu den Foramina matalia im Seitenzahngebiet liegenden posterioren Areale ein.”¹
Bei insuffizienter Restbezahnung werden die Alveolen dieser Zähne nach entsprechender Implantatbettaufbereitung als Insersertionsgebiet für die Implantate genutzt. Das führt zum Erfolg, wenn eine Klasse 3 nach Cawood – ein gut gerundeter Kieferkamm mit adäquater Höhe und Breite – vorliegt. Nachhaltig stellt sich der Erfolg nur bedingt ein, wenn sich zwischen den zu entfernenden Restzähnen bereits eine Cawood-Klasse 4 mit messerscharfer Kammform bei adäquater Höhe und inadäquater Breite ausgebildet hat. Es erfolgt hier die typische Resorption des Bündelknochens. Der Bündelknochen ist der Anteil des Alveolarknochens, in den die Sharpey’schen Fasern einstrahlen. Entwicklungsgeschichtlich und funktionell ist dieser somit Teil des Zahnhalteapparates. Araújo et al. konnten zeigen, dass bereits zwei Wochen nach Zahnextraktion der komplette Anteil des Bündelknochens einer Extraktionsalveole nicht mehr nachweisbar war². Das kann insbesondere auf der bukkalen Seite weitreichende Konsequenzen haben. Häufig stehen untere Eckzähne sehr prominent im Alveolarkamm mit der Folge einer nur sehr dünnen bukkalen Knochenlamelle. „Da immer ein gewisser Anteil der inneren Alveolenwand aus Bündelknochen besteht, können z. B. dünne parodontale Biotypen bukkale Lamellen aufweisen, die vollständig aus Bündelknochen zu bestehen scheinen. Die aktuelle Literatur deutet darauf hin, dass es in solchen Fällen nach Zahnextraktion zu einer vollständigen Resorption dieses Anteils des Zahnhalteapparates kommt. Die linguale Knochenwand ist demgegenüber meistens ausreichend dick und besteht neben dem schmalen Anteil des Bündelknochens hauptsächlich aus dem Alveolarknochen selbst, der keine funktionelle Verbindung zur Zahnwurzel aufweist und daher nur kaum resorptiven Prozessen unterworfen ist.“³. Folglich hat sich die Implantation am lingualen Knochenanteil zu orientieren und nicht der Alveole zu folgen. Dieses gilt auch für die Auswahl der Implantatdurchmesser.
Fallbeschreibung
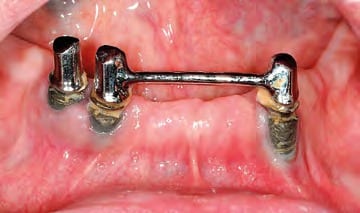
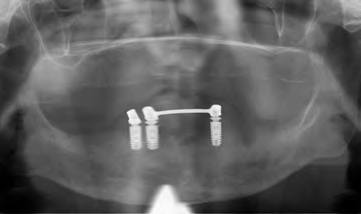
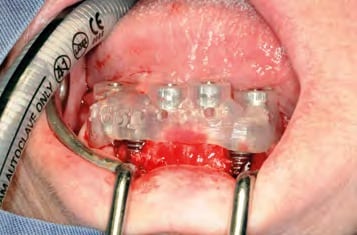
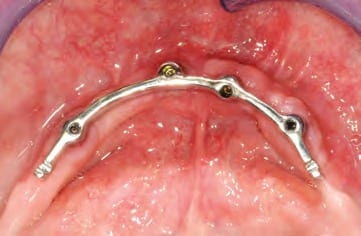
Die weibliche Patientin ist 69 Jahre alt. Der Oberkiefer ist zahnlos. Im Unterkiefer bestand ein Zustand nach Implantation in regio 44, 43 sowie 33. Das Implantat in regio 34 war verloren gegangen. Die Implantation war alio loco mit vier ANKYLOS B-Implantaten (Durchmesser 4,5 mm, Länge 11 mm / Dentsply Implants, D-Mannheim) vor sechs Jahren erfolgt. Die prothetische Versorgung bestand aus einer Teleskopprothese, die inneren Implantate waren über einen basalen Rundsteg verbunden (Abb. 1). Vestibulär der Implantate lag ein deutlicher Knochenabbau vor. Zudem war die Deckprothese mittlerweile im Halt insuffizient. Der vorhandene Implantatbestand ließ die Einbeziehung in eine neue prothetische Planung und Versorgung nicht zu. Der Wunsch der Patientin war eine Neuversorgung, „mit der das Äpfel abbeißen möglich wäre“. Des Weiteren waren der Patientin die Nachhaltigkeit der Versorgung und die Wirtschaftlichkeit ausgesprochen wichtig. Abbildung 2 zeigt das OPG der Ausgangssituation.
3D-Diagnostik und Planung
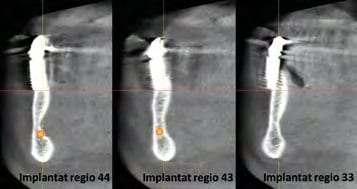
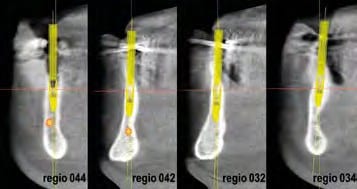
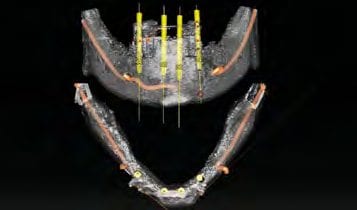
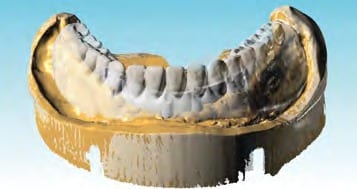
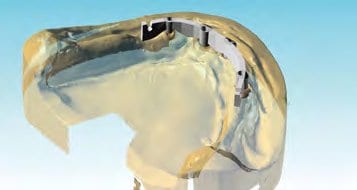
Zur Standarddiagnostik gehören die klinische und radiologische Untersuchung. Bei der klinischen Untersuchung wird die Ausformung des Kieferkamms, die Breite der Zone befestigter Gingiva und das Vorhandensein von Knochen bezüglich Schleimhautdefekten beurteilt. Eine konventionelle OPG-Aufnahme stellt die absolute radiologische Basisdiagnostik dar. In diesem Fall wurde aber die 3D-Diagnostik mittels eines DVT-Gerätes in Erwägung gezogen, da die vorhandenen Implantate bereits deutliche ossäre Resorptionen aufwiesen und das Knochenangebot in orovestibulärer Richtung deutlich reduziert schien (Abb. 3). Der gewonnene DVT-Datensatz wurde in das SIMPLANT Planungsprogramm (Dentsply Implants) eingelesen. Die festgelegten Implantatpositionen entsprachen einer idealen Pfeilerverteilung für den späteren Zahnersatz (Abb. 4 und 5). Auf Grundlage der Planung wurde eine SIMPLANT-Pilotschablone für die Bohrerführung bei der ersten Bohrung (Abb. 6) angefertigt. Die Schablone schafft die Verbindung zwischen der virtuellen Planung der Implantatpositionen in der Software und der tatsächlichen OP. Es werden damit präzise Zugangspunkte und genaue Neigungen festgelegt, um anschließend freihändig weiterzuarbeiten. Die Schablone wurde für 2,2 mm-Einmalbohrer erstellt, Abstützung sollte sie auf den knöchernen Strukturen sowie den vestibulären Implantatanteilen finden.
Implantat- und Versorgungsauswahl
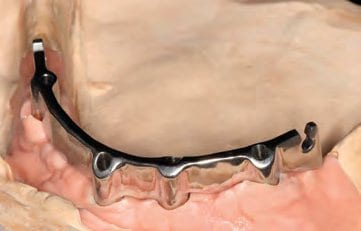
Die Wahl fiel auf speziell durchmesserreduzierte Implantate für schmale Alveolarkämme; die mangelnde Akzeptanz beziehungsweise die eingeschränkte Option augmentativer Maßnahmen beim älteren Patienten macht deren Einsatz bisweilen notwendig. Es kam das Thommen Medical Implantatsystem SPI Contact RC (Plattformdurchmesser 3,5 mm, Kerndurchmesser 2,0 mm, Länge 11 mm / Thommen Medical, CH-Grenchen) mit sandgestrahlter und thermisch säuregeätzter INICELL Oberfläche (Abb. 7) zur Anwendung. Die Oberflächentechnologie INICELL (Thommen Medical) bietet eine konditionierte superhydrophile Implantatoberfläche. Diese wird mit dem Sofortkonditionierungssystem APLIQUIQ (Thommen Medical) schnell und einfach chairside erzeugt und sorgt für erhöhte Sicherheit in der frühen Einheilungsphase. DGI-konform sollten wieder vier Implantate inseriert werden. Für die prothetische Versorgung wurde ein Steg mit Drehriegeln geplant.
Chirurgischer Behandlungsablauf mit dem Thommen Medical Implantat
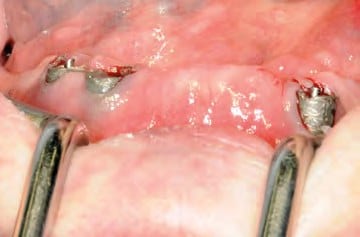
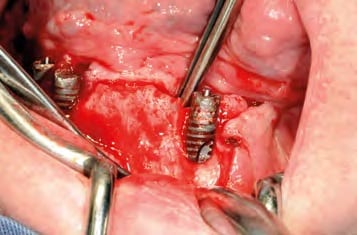
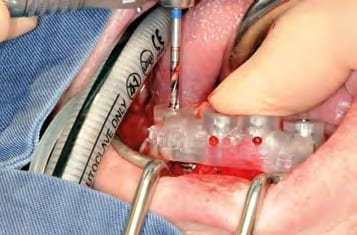
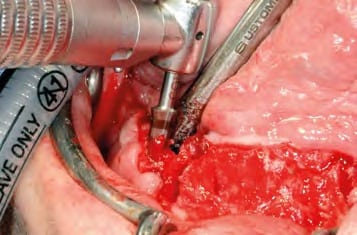
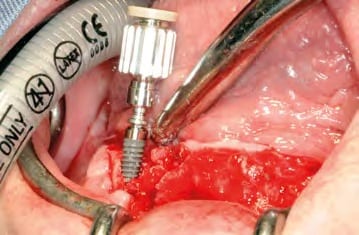
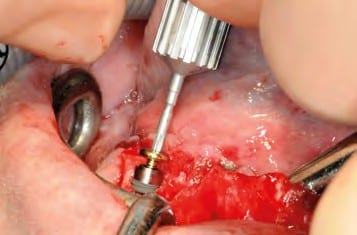
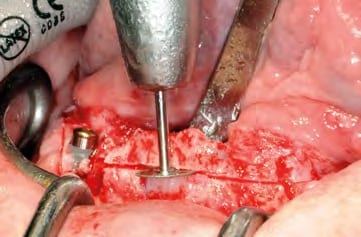
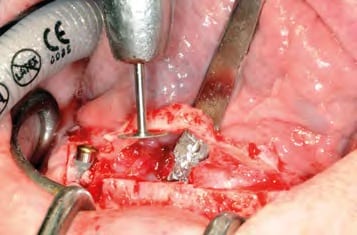
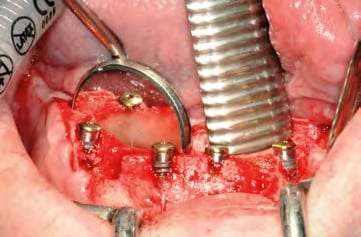
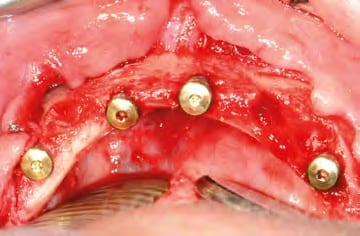
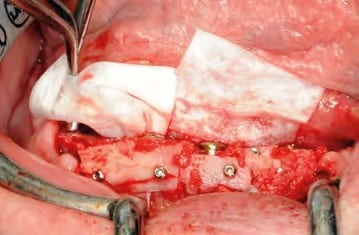
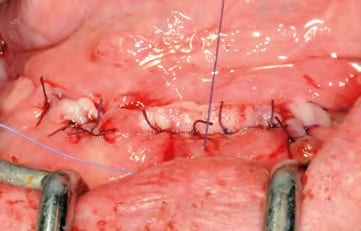
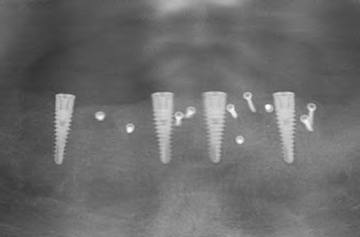
In oraler Allgemeinanästhesie erfolgte zunächst die zusätzliche Gabe eines herkömmlichen Infiltrationsanästhetikums. Intravenös wurde unmittelbar präoperativ das Antibiotikum Clindamycin (600 mg) gegeben. Zunächst wurde die vorhandene Implantatprothetik im Bereich der Implantatplattform mittels eines Kronentrenners durchtrennt und entfernt (Abb. 8). Vor dem Einsetzen der Pilotbohrschablone und der Durchführung sämtlicher Pilotbohrungen mit dem 2,2 mm-Einmalpilotbohrer wurde der Mukoperiostlappen in typischer Art und Weise passend zur Schablone präpariert und abgehoben (Abb. 9 bis 11). Anschließend wurden die ANKYLOS-B-Implantate vorsichtig entfernt und die Implantatbohrstollen für das Thommen Medical Implantatsystem SPI Contact RC erweitert (Abb. 12). Die anfallenden Knochenspäne wurden akribisch gesammelt. Im nächsten Schritt erfolgte in regio 44 die Korrektur des Implantatbetts in der Höhe mittels einer Mikrosägescheibe (FRIOS MicroSaw, Dentsply Implants), um das erste mit APLIQUIQ konditionierte Implantat zu inserieren und mit einer Verschlusskappe zu versehen (Abb. 13 und 14). Dann wurden analog dazu die Implantatbetten in regio 42 bis 34 korrigiert, der messerscharfe Gratanteil vorsichtig entfernt sowie zur weiteren Verwendung asserviert (Abb. 15 und 16). Nach Insertion der weiteren Implantate (Abb. 17 und 18) wurden die gewonnenen Knochenanteile und das partikuläre Material insbesondere vestibulär, aber auch lingual augmentiert; 1 mm-stoma ossecure-Schrauben (Storz am Mark, D-Emmingen) fixierten dabei die Knochenplatten. Die Abdeckung erfolgte mittels zweier Remotis Membranen (Thommen Medical) (Abb. 19). Es handelt sich dabei um eine voll resorbierbare Kollagenmembran hergestellt aus porcinem Perikard. Trotz geringer Dicke von 0,2 – 0,4 mm zeichnet sie sich durch eine extrem hohe Reißfestigkeit aus. Ihre Barrierefunktion liegt bei circa drei bis sechs Monaten. Für den typischen Wundverschluss wurde resorbierbares Nahtmaterial (PGA RESORBA 4.0, RESORBA Medical, D-Nürnberg) verwendet (Abb. 20). Abbildung 21 zeigt das postoperative OPG. Nach drei monatiger Osseo integrationsphase erfolgte die Implantatfreilegung.
Prothetischer und zahntechnischer Behandlungsablauf
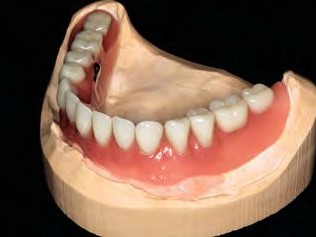
Im ersten Schritt erfolgte eine Alginatabformung zur Herstellung eines individuellen Abformlöffels sowie einer Bissregistrierhilfe, danach die Abformung auf Implantatniveau. Zur präzisen Übertragung der Mundsituation auf das Modell war eine direkte intraorale Verblockung der Abformpfosten zwingend erforderlich. Hierfür wurde Zahnseide ohne Spannung mehrfach über Kreuz um die Abformpfosten gebunden. Das hieraus entstehende Gerüst diente als Trägerplattform für ein schrumpfungsarmes Autopolymerisat. Durch zeitversetztes Applizieren wurde eine spannungsfreie Verblockung erzielt, die sicherstellt, dass später die Suprakonstruktion spannungsfrei auf den Implantaten aufliegt. In derselben Sitzung erfolgte die Bissregistrierung mithilfe eines Duplikats der Interimsversorgung, das mit einem Polyether-Abformmaterial (Impregum, 3M ESPE, D-Seefeld) unterfüttert auf die Mundschleimhaut und die Gingivaformer aufgesetzt sowie in der Okklusion überprüft wurde. Im Labor erfolgten die Fertigung des Meistermodells aus Superhartgips und die Übertragung des Oberkiefers mittels Gesichtsbogen. Durch die präzise Unterfütterung des Bissregistrates konnte die Mundsituation unter Verwendung der passenden Gingivaformer exakt in den Artikulator übertragen werden. Hierfür wurde die Zahnfleischmaske entfernt. Die diagnostische und ästhetische Aufstellung folgte den Wünschen der Patientin, die im Vorfeld zu ihrer Zufriedenheit hinsichtlich der Interimsversorgung befragt wurde. Mit Zahnform- und größe sowie der Funktionalität war sie prinzipiell zufrieden, nur die Zahnfarbe sollte heller sein. Somit orientierte sich der Zahntechniker mit seiner Aufstellung an dem Duplikat der Interimsversorgung.
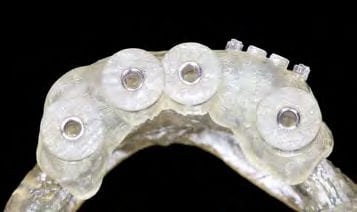
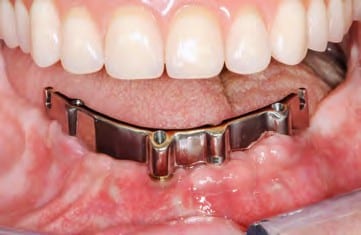
Schließlich wurde in dem Internetportal ATLANTIS WebOrder von DENTSPLY Implants ein neuer Auftrag angelegt und das Meistermodell mit der diagnostischen Aufstellung an die ATLANTIS ISUS Produktion im belgischen Hasselt geschickt. Nach Digitalisierung des Meistermodells wurde dort unter Verwendung einer speziellen CAD-Software ein Designvorschlag für den auf der Implantatanschlussgeometrie ruhenden, zwei Grad konischen Steg mit Drehriegeln erarbeitet. Die ebenfalls digitalisierte Aufstellung ermöglicht es dem Zahntechniker, den Designvorschlag in Hinblick auf Lage und Höhe in Bezug zu setzen und Korrekturen vorzunehmen. Bereits in diesem Schritt erfolgt die erste, wenn auch digitale Überprüfung der Hygienefähigkeit der Konstruktion. Nach der Freigabe durch den Zahntechniker im ATLANTIS ISUS Viewer (Abb. 22 bis 25) wurde der Arbeitsauftrag frästechnisch in der zentralen Fertigung umgesetzt. Neben der edelmetallfreien Ausführung – es wurde eine CoCr-Legierung verwendet – bietet dieser CAM-gestützte Workflow den Vorteil, dass aus einem porenfreien Ausgangsmaterial ein spannungsfreies Produkt gefertigt werden kann ⁴, das im Vergleich zu konventionellen gusstechnischen Fertigungsmethoden nicht auf etwaige Fügeprozesse wie Löten oder Kleben angewiesen ist. Somit ist der CAD/CAM-gefertigte Steg (Abb. 26 und 27) der gusstechnischen Alternative vorzuziehen⁵.
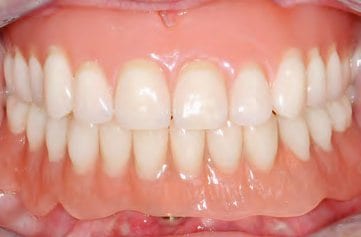
Für die Fertigung der Sekundärkonstruktion im zahntechnischen Labor wurden die präfabrizierten Drehriegel mit GC Pattern Resin LS (GC Europe, BE Leuven) unter Verwendung der jeweiligen Hilfsteile auf dem fertigen Steg modelliert. Diese Konstruktion wurde aus einer ebenfalls edelmetallfreien Legierung gegossen (Abb. 28). Nach der Ausarbeitung wurden die Riegelachsen passend gummiert und mit der Sekundärkonstruktion vernietet. Im Gegensatz zu anderen Verriegelungssystemen bedarf der verwendete Drehriegel keiner weiteren Hilfsmittel. Die Patientin kann dieses Riegelsystem dank spezieller Führungsrillen eigenhändig öffnen, um die Prothese auszugliedern. Ebenso einfach erfolgt der Verschluss der Drehriegel. Die im Vorfeld angefertigte Aufstellung wurde auf das um den Steg und die Sekundärkonstruktion erweiterte Meistermodell übertragen und mit Kaltpolymerisat fertiggestellt (Abb. 29). Durch die fehlerfreie Übertragung der Mundsituation und die Verwendung eines Prothesenduplikats zur Bissnahme werden das Team aus Prothetiker und Zahntechniker befähigt, unter gewissen Voraussetzungen selbst solche aufwendigen Versorgungen in wenigen Sitzungen zu realisieren (Abb. 30 bis 32).
Zusammenfassung
Die heute möglichen computerunterstützten Arbeitsabläufe vom DVT über die 3D-Planungssoftware, den knochengetragenen Übertragungsschablonen bis hin zu den in diesem Zusammenhang möglichen zahntechnischen Leistungen ermöglichen den Patienten eine sichere und vollständige Rehabilitation. Die Vorteile dieses digitalen Workflows liegen darin, dass limitierende anatomische Strukturen erkannt und damit Läsionen reduziert werden können. Zudem ist das gesamte verbleibende Knochenvolumen bestimmbar, wodurch es möglich wird, die für die spätere prothetische Rekonstruktion vorteilhafteste und günstigste Implantatauswahl und -position dreidimensional zu finden. Es reduzieren sich die Operationsinvasivität und -zeit in der Hand des geübten Operateurs und Prothetikers. Zudem lässt sich auf diesem Weg die einfachste prothetische Versorgung vorab bestimmen. Die resultierenden Vorteile sind vielfältig. Es ist ein einzeitiges operatives Vorgehen ggf. in Allgemeinanästhesie möglich. Es ergibt sich durch die digitale Planung eine gute Vorhersagbarkeit des Ergebnisses auch bezogen auf die Implantatauswahl, das resultierende prothetische Ergebnis und den Augmentationsbedarf. Die Kostenkalkulation ist präoperativ gut ermittelbar. Somit lassen sich auch Grenzfälle der Implantologie mit Thommen Medical Implantaten perfekt rehabilitieren.
1. Sliwowski, C. T.: Implantologie Step by
Step. 3. Zahnloser Unterkiefer. Berlin: Quintessenz
Verlag, 2013, S. 112.
2. Araújo, M. G.; Lindhe, J.: Dimensional
ridge alterations following tooth extraction. An experimental
study in the dog. In: Journal of Clinical Periodontology,
32 (2005), S. 212-218.
3. Fickl, S.; Thalmair, T.; Kebschull, M.:
Die Biologie der Extraktionsalveole als Grundlage
einer optimalen Behandlungsstrategie – Teil 1 und 2
(2010). Unter: http://www.zmk-aktuell.de/dynamic/
zahnheilkunde/implantologie/story/die-biologie-derextraktionsalveole-
als-grundlage-einer-optimalen-behandlungsstrategie-
teil-1.html und http://www.zmkaktuell.
de/dynamic/zahnheilkunde/implantologie/
story/die-biologie-der-extraktionsalveole-als-grundlage-
einer-optimalen-behandlungsstrategie-teil-2.
html (abgerufen am 11. August 2014).
4. Abduo, J.; Lyons, K.; Bennani, V.; Waddell,
N.; Swain, M.: Fit of screw-retained fixed implant
frameworks fabricated by different methods: a
systematic review. In: Int J Prosthodont. 24(3) 2011,
S. 207-220.
5. Drago, C.; Saldarriaga, R. L.; Domagala,
D.; Almasri, R.: Volumetric determination of the
amount of misfit in CAD/CAM and cast implant frameworks:
a multicenter laboratory study. In: Int J
Oral Maxillofac Implants 25(5) 2010, S. 920-929.